Por: Eng. Arthur Sanchez de Almeída
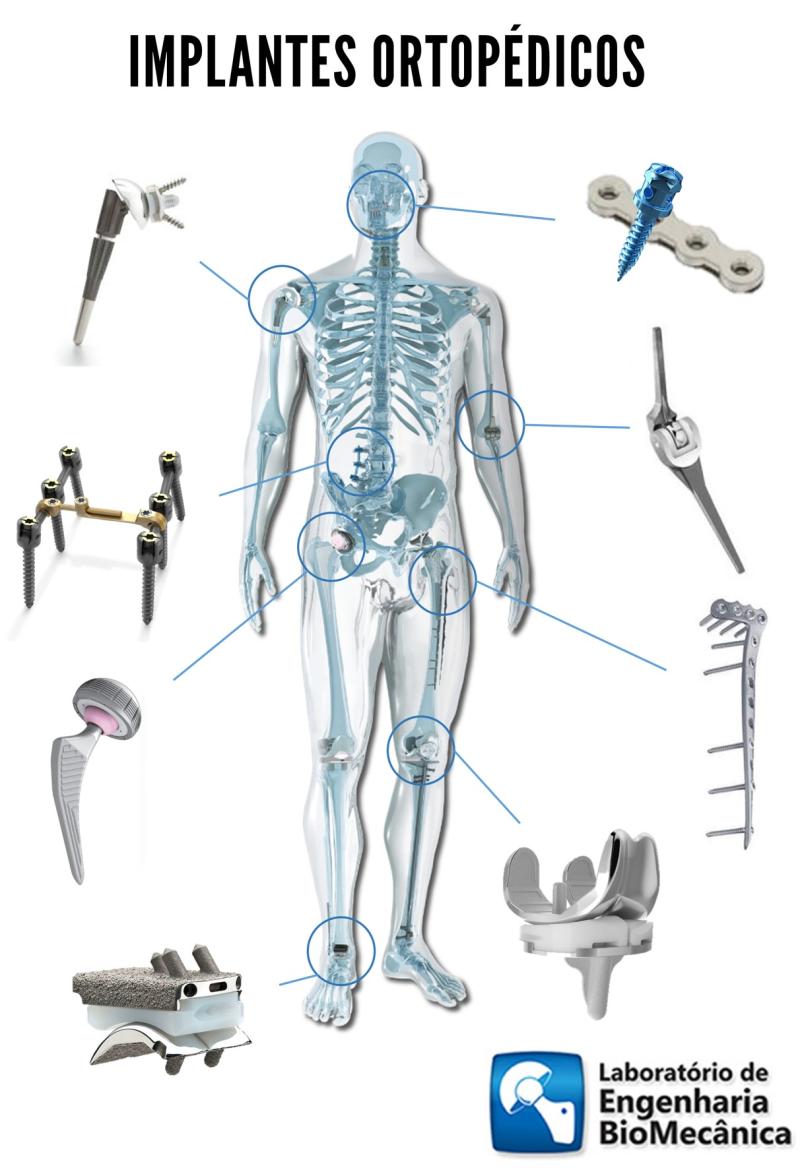
INTRODUÇÃO
O cenário médico está em constante evolução. As inovações em técnicas cirúrgicas da coluna vertebral, materiais, métodos de fabricação e triagem levaram a melhores resultados para os pacientes. Baseado no trabalho de Dyrda (20 innovations in spine to know) [1], o autor adaptou o texto para o português e trouxe abaixo os itens, o que crê serem mais relevantes para a pesquisa no Brasil.
MATERIAIS E FERRAMENTAS
a) Manufatura aditiva: A manufatura aditiva é um campo emergente para dispositivos ortopédicos e de coluna vertebral. No início deste ano, o Hospital de Cirurgia Especial da cidade de Nova York firmou parceria para desenvolver a primeira instalação de fornecimento de implantes ortopédicos personalizados fabricados por manufatura aditiva [2]. Paralelamente, a Faculdade de Medicina e o Instituto de Engenharia da Universidade da Califórnia em San Diego imprimiram medulas espinhais 3D e as implantaram em ratos com lesões graves [3]. Várias fabricantes de instrumentação também lançaram implantes impressos em 3D, feitos de titânio e PEEK. A tecnologia poderá fornecer um implante individualizados para a anatomia de cada paciente.
Uma busca no banco de dados da US National Library of Medicine (PubMed Central) com os termos “additive manufacturing spine” resulta em 333 publicações nos últimos 5 anos. Algumas de interesse foram levantadas [4-9].

The Aries-L interbody fusion device features a proprietary multi-axis mesh and optimised micro-surface topology (Courtesy Osseus Fusion Systems). Fonte: https://www.metal-am.com/osseuss-am-titanium-spinal-implant-sees-first-patient-use/
b) Nanotecnologia: Em 2014, o FDA emitiu sua primeira liberação para aplicação de nanotecnologia de superfície em um implante desenvolvido com nanotexturas que geram respostas osteogênicas e angiogênicas para impulsionar o crescimento ósseo nas fusões espinhais [10]. Cerca de quatro anos depois, o FDA liberou o primeiro implante espinhal de nanotecnologia feito com PEEK [11]. A nanotecnologia no campo da coluna vertebral apesar de promissora em várias aplicações ainda está nos estágios iniciais [12].
Uma busca no banco de dados da US National Library of Medicine (PubMed Central) com os termos “nanotechnology spine” resulta em 424 publicações nos últimos 5 anos. Algumas de interesse foram levantadas [13-16].

O implante feito de PEEK Zeniva é oco para que o osso possa crescer através do dispositivo. Fonte: https://www.plastics.gl/medical/implant-success/
c) Titânio: Na década de 90, os cages de titânio foram associadas ao afundamento do espaçador intervertebral na estrutura óssea devido ao seu design. No entanto, projetos atualizados tornam os implantes de titânio com tecnologia de superfície atraentes por promoverem o crescimento ósseo. Todd Lansford, do Centro de Medicina Esportiva e Ortopédica da Carolina do Sul afirma em depoimento [17] que as maiores inovações no material para implantes certamente estariam no titânio com baixo módulo de elasticidade que permite todos os benefícios do titânio, mas sem os riscos.
Uma busca no banco de dados da US National Library of Medicine (PubMed Central) com os termos “titanium low Young’s modulus spine” resulta em 224 publicações nos últimos 5 anos. Algumas de interesse foram levantadas [18-21].

Adesão celular em superfície de titânio Fonte: https://www.odtmag.com/contents/view_online-exclusives/2017-05-05/titanium-surface-technologies-impact-the-spinal-fusion-material-debate/
d) Robótica: A robótica para cirurgias minimamente invasivas da coluna está se tornando comum em países desenvolvidos. Cada sistema é diferente, mas todos visam melhorar a precisão, exatidão cirúrgica e posicionamento dos parafusos. Os cirurgiões podem planejar previamente seus procedimentos com base em tomografias computadorizadas da anatomia do paciente e executar com a tecnologia robótica, reduzindo o tempo cirúrgico, exposição à radiação e o tempo de permanência, reduzindo assim o custo do atendimento. O mercado de robótica de coluna atingiu US$ 75 milhões em 2017 e deve crescer para US$ 320 milhões até o final de 2026, de acordo com a Transparency Market Research. [22]
Uma busca no banco de dados da US National Library of Medicine (PubMed Central) com os termos “minimally invasive robotic spine” resulta em 515 publicações nos últimos 5 anos. Algumas de interesse foram levantadas [24-28].
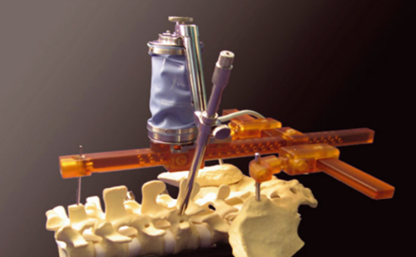
Imagem do The SpineAssist1 (Mazor Surgical Technologies, Caesarea, Israel), o único sistema robótico comercial disponível para cirurgia da coluna. É um dispositivo robótico em miniatura hexapod que coloca trajetórias planejadas no pré-operatório para perfurar o canal do parafuso in vivo. Fonte: STÜER, Carsten et al. Robotic technology in spine surgery: current applications and future developments. In: Intraoperative imaging. Springer, Vienna, 2011. p. 241-245.
e) Correção de deformidades: De acordo com a Persistence Market Research, há um amplo espaço para inovação no mercado de correção de escoliose, este que movimenta cerca de US$ 2,4 bilhões. Novos desenvolvimentos no campo incluem tecnologias que incorporam instrumentação de perfil mais baixo, melhoram a precisão do posicionamento de parafusos pediculares e permitem procedimentos menos invasivos. Em pacientes adolescentes, hastes de crescimento controladas magneticamente requerem apenas um procedimento cirúrgico invasivo e, em seguida, os cirurgiões podem aumentar a haste magneticamente com um controle remoto externo. As hastes magnéticas têm sido utilizadas alguns países e seus resultados preliminares têm mostrado uma diminuição no número de complicações, internações e custo, além de diminuir a ansiedade das crianças e seus pais. [29]
Uma busca no banco de dados da US National Library of Medicine (PubMed Central) com os termos “Magnetic growing rods spine” resulta em 173 publicações nos últimos 5 anos. Algumas de interesse foram levantadas [30-35].

Uma única haste crescente controlada magneticamente fixada a um modelo de coluna
Vértebras cervicais na parte superior, sacro na parte inferior. A seta mostra a parte ampliada
contendo o mecanismo de distração. Fonte: Cheung, Kenneth Man-Chee, et al. “Magnetically controlled growing rods for severe spinal curvature in young children: a prospective case series.” The Lancet 379.9830 (2012): 1967-1974.
TÉCNICAS E PROCEDIMENTOS
a) Navegação: A tecnologia de navegação da coluna vertebral auxiliam principalmente na colocação precisa dos parafusos pediculares, mas também podem ajudar a planejar incisões e trajetórias dos instrumentos, reduzir a exposição a raios-X e permitir uma colocação mais segura dos implantes. Em 2016, ocorreu o primeiro Spinal Navigation, Emerging Technologies and Systems Integration Meeting para as partes interessadas discutirem as principais tendências do mercado. Charles Fisher e sua equipe apontaram uma relação custo-efetividade para sistemas de navegação baseados em tomografia computadorizada em US$ 15.962 para instituições com 254 procedimentos de instrumentação espinhal por ano. [36]
Uma busca no banco de dados da US National Library of Medicine (PubMed Central) com os termos “navigation spine” resulta em 2478 publicações nos últimos 5 anos. Algumas de interesse foram levantadas [37-40].

Fonte: https://spine.keckmedicine.org/intraoperative-navigation-and-imaging/#iLightbox[gallery-1]/1
b) Cirurgia endoscópica: Os procedimentos endoscópicos podem ser realizados sob anestesia local e sedação em regime ambulatorial. Cirurgiões na Europa e na Ásia adotaram técnicas endoscópicas para cirurgia da coluna vertebral a uma taxa mais alta do que nos EUA, e um artigo de 2018 no Asian Spine Journal sugere que a incorporação de tecnologia robótica com instrumentação endoscópica pode ser a próxima evolução na expansão do tratamento para cirurgias mais complexas, incluindo ressecção e correção de escoliose. [41]
Uma busca no banco de dados da US National Library of Medicine (PubMed Central) com os termos “Endoscopic surgery spine” resulta em 3543 publicações nos últimos 5 anos. Algumas de interesse foram levantadas [42-46].

Cirurgia endoscópica percutânea ou totalmente endoscópica da coluna vertebral. A técnica geralmente atende aos seguintes critérios: o uso de um endoscópio de canal de trabalho que contém o sistema óptico e um canal de trabalho (canto superior esquerdo), uma abordagem percutânea completa através de uma incisão cutânea por punção e uma técnica monoportal realizada sob irrigação salina constante. Fonte: Ahn, Yong. “Endoscopic spine discectomy: indications and outcomes.” International orthopaedics 43.4 (2019): 909-916.
c) Substituição total de disco: Estudos mostram que as taxas de reoperação em cirurgias para fusões espinhais de um e dois níveis são de 14% a 17%, em comparação com 2% a 5% para cirurgias de substituições total de discos. Os dados de dois anos em disco artificial mostram que 91,2% dos pacientes que receberam substituição de disco relataram dor no pescoço melhorada, em comparação com 77,9% dos pacientes submetidos a fusões, que também relataram uma taxa sete vezes maior de uso de opioide no pós-operatório do que pacientes com substituição de disco. [47] As substituições de discos lombares apresentam desafios diferentes das substituições de discos cervicais, mas estudos sugerem que elas também podem ser eficazes. [48]
Uma busca no banco de dados da US National Library of Medicine (PubMed Central) com os termos “total disc replacement” resulta em 5473 publicações nos últimos 5 anos. Algumas de interesse foram levantadas [49-54].

Prótese de substituição de disco Fonte: https://www.joint-surgeon.com/back-and-spine-specialist/artificial-disc-replacement-surgery.html
d) Estabilização interlaminar: Esse procedimento foi desenvolvido para pacientes com estenose espinhal que não precisam de fusão, mas falharam no tratamento conservador. Durante o procedimento, os cirurgiões realizam uma descompressão e, em seguida, inserem um dispositivo de estabilização interlaminar entre a lâmina adjacente de um ou dois segmentos. Os estudos mostram que um numero maior de pacientes com estabilização interlaminar relataram resultados clínicos bem-sucedidos com dor e função melhoradas, em comparação com os pacientes com fusão.
Uma busca no banco de dados da US National Library of Medicine (PubMed Central) com os termos “interlaminar stabilization” resulta em 261 publicações nos últimos 5 anos. Algumas de interesse foram levantadas [55-58]
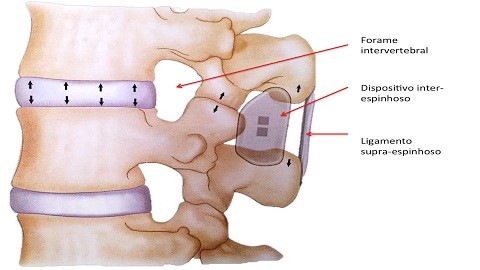
Espaçador interespinhoso. Fonte: https://neurocirurgia.com/espacador-interespinhoso/
e) Aumento vertebral: Pacientes com fraturas da coluna vertebral podem se beneficiar do aumento vertebral, incluindo vertebroplastia e cifoplastia. Em 2018, a International Society for the Advancement of Spine Surgery declarou que o aumento vertebral tem evidências associadas suficiente para ser considerado eficaz no tratamento de fraturas por compressão vertebral sintomáticas. Estudos também mostram que pacientes submetidos a vertebroplastia ou cifoplastia têm até 43% menos risco de mortalidade cinco anos após o tratamento do que pacientes submetidos a tratamento não cirúrgico [59].
Uma busca no banco de dados da US National Library of Medicine (PubMed Central) com os termos “Vertebral augmentation” resulta em 3598 publicações nos últimos 5 anos. Algumas de interesse foram levantadas [60-65]
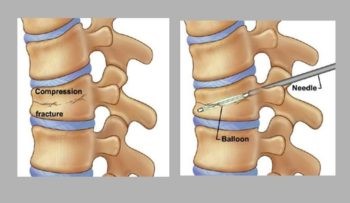
Cirurghia de aumento vertebral. Fonte: https://americanbonehealth.org/fracture/do-vertebral-augmentation-procedures-for-spine-fractures-actually-work/
SOBRE O AUTOR

Eng. Arthur S. Almeida
Arthur Sanchez de Almeída é formado em engenharia mecânica pela Universidade Estadual do Oeste do Paraná e atualmente faz mestrado em engenharia mecânica na Universidade Federal de Santa Catarina. Seu projeto de mestrado foca eem investigar o fenômeno de fadiga de implantes para coluna vertebral.
REFERÊNCIAS
[1] DYRDA, L. 20 innovations in spine to know | 2019. Disponível em: <https://www.beckersspine.com/20-innovations-in-spine-to-know-2019.html>. Acesso em: 5 nov. 2019.
[2] SURGERY, H. HSS Announces First Provider-based 3D Printing Lab for Complex, Personalized Orthopedic Implants. Disponível em: <https://www.prnewswire.com/news-releases/hss-announces-first-provider-based-3d-printing-lab-for-complex-personalized-orthopedic-implants-300774007.html>. Acesso em: 5 nov. 2019.
[3] KOFFLER, Jacob et al. Biomimetic 3D-printed scaffolds for spinal cord injury repair. Nature medicine, v. 25, n. 2, p. 263, 2019.
[4] PROVAGGI, Elena; LEONG, Julian JH; KALASKAR, Deepak M. Applications of 3D printing in the management of severe spinal conditions. Proceedings of the Institution of Mechanical Engineers, Part H: Journal of Engineering in Medicine, v. 231, n. 6, p. 471-486, 2017.
[5] JAVAID, Mohd; HALEEM, Abid. Additive manufacturing applications in orthopaedics: a review. Journal of clinical orthopaedics and trauma, v. 9, n. 3, p. 202-206, 2018.
[6] YOUSSEF, Almoatazbellah; HOLLISTER, Scott J.; DALTON, Paul D. Additive manufacturing of polymer melts for implantable medical devices and scaffolds. Biofabrication, v. 9, n. 1, p. 012002, 2017.
[7] GIBBS, David MR et al. Hope versus hype: what can additive manufacturing realistically offer trauma and orthopedic surgery?. Regenerative medicine, v. 9, n. 4, p. 535-549, 2014.
[8] WILCOX, Ben et al. Systematic review of 3D printing in spinal surgery: the current state of play. Journal of Spine Surgery, v. 3, n. 3, p. 433, 2017.
[9] PHAN, Kevin et al. Application of a 3D custom printed patient specific spinal implant for C1/2 arthrodesis. Journal of Spine Surgery, v. 2, n. 4, p. 314, 2016.
[10] BUSINESSWIRE. Titan Spine Receives FDA Approval for Next Generation nanoLOCKTM Surface Technology. Disponível em: <https://www.businesswire.com/news/home/20141111005328/en/Titan-Spine-Receives-FDA-Approval-Generation-nanoLOCKTM#.VGZibvnF9XZ>. Acesso em: 5 nov. 2019.
[11] BUSINESSWIRE. FDA Clears First Nanotechnology Peek Devices for Spinal Intervertebral Fusion. Disponível em: <https://www.businesswire.com/news/home/20180717005150/en/>. Acesso em: 5 nov. 2019.
[12] VISWANATHAN, Vibhu Krishnan et al. Nanotechnology in Spine Surgery: a current update and critical review of literature. World neurosurgery, 2018.
[13] SLOSAR, Paul J. Spine Implant Surface Technology State of the Art: Separating Fact From Fiction. Spine, v. 43, n. 7S, p. S10-S11, 2018.
[14] SMITH, Walter Ryan et al. Nanotechnology in orthopedics: a clinically oriented review. BMC musculoskeletal disorders, v. 19, n. 1, p. 67, 2018.
[15] MOHAMMADI, Marzieh et al. Micro and nanotechnologies for bone regeneration: recent advances and emerging designs. Journal of controlled release, v. 274, p. 35-55, 2018.
[16] MARIAPPAN, N. Recent Trends in Nanotechnology Applications in Surgical Specialties and Orthopedic Surgery. Biomedical and Pharmacology Journal, v. 12, n. 3, p. 1095-1127, 2019.
[17] Lansford, Todd. The top spinal implant material: 5 spine surgeon opinions. [Depoimento concedido a] Laura Dyrda. Becker’s Spine Review. Disponível em: < https://www.beckersspine.com/surface-technology/item/40615-the-top-spinal-implant-material-5-spine-surgeon-opinions.html>. Acesso em: 5 nov. 2019.
[18] NIINOMI, Mitsuo et al. Biomedical titanium alloys with Young’s moduli close to that of cortical bone. Regenerative biomaterials, v. 3, n. 3, p. 173-185, 2016.
[19] KIRMANIDOU, Yvoni et al. New Ti-alloys and surface modifications to improve the mechanical properties and the biological response to orthopedic and dental implants: a review. BioMed research international, v. 2016, 2016.
[20] QU, Yang et al. Ti-24Nb-4Zr-8Sn Alloy Pedicle Screw Improves Internal Vertebral Fixation by Reducing Stress-Shielding Effects in a Porcine Model. BioMed research international, v. 2018, 2018.
[21] PRASAD, Karthika et al. Metallic biomaterials: Current challenges and opportunities. Materials, v. 10, n. 8, p. 884, 2017.
[22] BUSINESSWIRE. FDA Clears First Nanotechnology Peek Devices for Spinal Intervertebral Fusion. Disponível em: <https://www.businesswire.com/news/home/20180717005150/en/>. Acesso em: 5 nov. 2019.
[23] TRANSPARENCY MARKET RESEARCH. Spine Surgery Robots Market to expand at a CAGR of 17.5% from 2018 to 2026 | TMR. Disponível em: <https://www.transparencymarketresearch.com/pressrelease/spine-surgery-robots-market.htm>. Acesso em: 5 nov. 2019.
[24] STÜER, Carsten et al. Robotic technology in spine surgery: current applications and future developments. In: Intraoperative imaging. Springer, Vienna, 2011. p. 241-245.
[25] STULL, Justin D. et al. Robotic Guidance in Minimally Invasive Spine Surgery: a Review of Recent Literature and Commentary on a Developing Technology. Current reviews in musculoskeletal medicine, v. 12, n. 2, p. 245-251, 2019.
[26] MENGER, Richard Philip et al. A cost-effectiveness analysis of the integration of robotic spine technology in spine surgery. Neurospine, v. 15, n. 3, p. 216, 2018.
[27] LAUDATO, Pietro Aniello; PIERZCHALA, Katarzyna; SCHIZAS, Constantin. Pedicle screw insertion accuracy using o-arm, robotic guidance, or freehand technique. Spine, v. 43, n. 6, p. E373-E378, 2018.
[28] FIANI, Brian et al. Impact of robot-assisted spine surgery on health care quality and neurosurgical economics: a systemic review. Neurosurgical review, p. 1-9, 2018.
[29] CHILDREN’S NATIONAL. Magnetically Controlled Spinal Growing Rod – Conditions and Treatments. Disponível em: <https://childrensnational.org/visit/conditions-and-treatments/bones-joints-orthopaedics/magnetically-controlled-growth-rod>. Acesso em: 5 nov. 2019.
[30 JOHARI, Ashok N.; NEMADE, Amit S. Growing spine deformities: Are magnetic rods the final answer?. World journal of orthopedics, v. 8, n. 4, p. 295, 2017.
[31] TEOH, Kar Hao et al. Magnetic controlled growing rods for early-onset scoliosis: a 4-year follow-up. The Spine Journal, v. 16, n. 4, p. S34-S39, 2016.
[32] ELTORAI, Adam EM; FUENTES, Carolina. Magnetic growth modulation in orthopaedic and spine surgery. Journal of orthopaedics, v. 15, n. 1, p. 59-66, 2018.
[33] MOIDEEN, Abdul Nazeer et al. Magnetic Growing Rods for Early Onset Scoliosis: Implantation to Definitive Fusion. The Spine Journal, v. 17, n. 11, p. S333, 2017.
[34] TEOH, Kar H. et al. Do magnetic growing rods have lower complication rates compared with conventional growing rods?. The Spine Journal, v. 16, n. 4, p. S40-S44, 2016.
[35] FIGUEIREDO, Nicandro et al. The use of magnetically controlled growing rod device for pediatric scoliosis. Neurosciences, v. 21, n. 1, p. 17, 2016.
[36] DRAZIN, Doniel et al. Highlights from the First Annual Spinal Navigation, Emerging Technologies and Systems Integration Meeting. Annals of translational medicine, v. 6, n. 6, 2018.
[37] ELMI-TERANDER, Adrian et al. Surgical navigation technology based on augmented reality and integrated 3D intraoperative imaging: a spine cadaveric feasibility and accuracy study. Spine, v. 41, n. 21, p. E1303, 2016.
[38] ELMI-TERANDER, Adrian et al. Feasibility and accuracy of thoracolumbar minimally invasive pedicle screw placement with augmented reality navigation technology. Spine, v. 43, n. 14, p. 1018, 2018.
[39] WAGNER, Scott C. et al. Intraoperative pedicle screw navigation does not significantly affect complication rates after spine surgery. Journal of Clinical Neuroscience, v. 47, p. 198-201, 2018.
[40] KHAN, Asham et al. Comparing Next-Generation Robotic Technology with 3-Dimensional Computed Tomography Navigation Technology for the Insertion of Posterior Pedicle Screws. World neurosurgery, v. 123, p. e474-e481, 2019.
[41] MOON, Andrew Seok Min; MANOHARAN, Sakthivel Rajan Rajaram. Endoscopic spine surgery: current state of art and the future perspective. Asian spine journal, v. 12, n. 1, p. 1, 2018.
[42] ROLDAN, H. et al. Long constructs in the thoracic and lumbar spine with a minimally invasive technique. min-Minimally Invasive Neurosurgery, v. 54, n. 02, p. 100-103, 2011.
[43] KIM, Manyoung et al. Evolution of spinal endoscopic surgery. Neurospine, v. 16, n. 1, p. 6, 2019.
[44] HASAN, Saqib; HÄRTL, Roger; HOFSTETTER, Christoph P. The benefit zone of full-endoscopic spine surgery. Journal of Spine Surgery, v. 5, n. Suppl 1, p. S41, 2019.
[45] YOON, Jang W.; WANG, Michael Y. Book Review: Endoscopic Spine Surgery. 2019.
[46] AHN, Yong. Endoscopic spine discectomy: indications and outcomes. International orthopaedics, v. 43, n. 4, p. 909-916, 2019.
[47] ORTHOFIX MEDICAL. Full Two-Year Data from Orthofix M6-C Artificial Cervical Disc Study Shows Significant Improvement in Pain, Function and Quality of Life Scores. Disponível em: <http://ir.orthofix.com/news-releases/news-release-details/full-two-year-data-orthofix-m6-c-artificial-cervical-disc-study>. Acesso em: 6 nov. 2019.
[48] ZIGLER, Jack et al. Comparison of lumbar total disc replacement with surgical spinal fusion for the treatment of single-level degenerative disc disease: a meta-analysis of 5-year outcomes from randomized controlled trials. Global spine journal, v. 8, n. 4, p. 413-423, 2018.
[49] JACKSON, Robert J. Cervical arthroplasty data continues to be favorable from 2 to 10 years. AME Medical Journal, v. 2, n. 6, 2017.
[50] STAUDT, Michael D.; DAS, Kaushik; DUGGAL, Neil. Does design matter? Cervical disc replacements under review. Neurosurgical review, v. 41, n. 2, p. 399-407, 2018.
[51] POKORNY, Gabriel et al. Lumbar Total Disc Replacement by the Lateral Approach–Up to 10 Years Follow-Up. World neurosurgery, v. 122, p. e325-e333, 2019.
[52] BEATTY, Stephen. We need to talk about lumbar total disc replacement. International journal of spine surgery, v. 12, n. 2, p. 201-240, 2018.
[53] FORMICA, Matteo et al. Lumbar total disc arthroplasty: outdated surgery or here to stay procedure? A systematic review of current literature. Journal of Orthopaedics and Traumatology, v. 18, n. 3, p. 197-215, 2017.
[54] HEALTH QUALITY ONTARIO et al. Cervical Artificial Disc Replacement Versus Fusion for Cervical Degenerative Disc Disease: A Health Technology Assessment. Ontario health technology assessment series, v. 19, n. 3, p. 1, 2019.
[55] MUSACCHIO, Michael J. et al. Evaluation of decompression and interlaminar stabilization compared with decompression and fusion for the treatment of lumbar spinal stenosis: 5-year follow-up of a prospective, randomized, controlled trial. International journal of spine surgery, v. 10, p. 6, 2016.
[56] SCHMIDT, Sven et al. Prospective, randomized, multicenter study with 2-year follow-up to compare the performance of decompression with and without interlaminar stabilization. Journal of Neurosurgery: Spine, v. 28, n. 4, p. 406-415, 2018.
[57] ABJORNSON, Celeste et al. Spinal Stenosis in the Absence of Spondylolisthesis: Can Interlaminar Stabilization at Single and Multi-levels Provide Sustainable Relief?. International journal of spine surgery, v. 12, n. 1, p. 64-69, 2018.
[58] TYAGI, Vineet et al. Posterior Dynamic Stabilization of the Lumbar Spine: Review of Biomechanical and Clinical Studies. Bulletin of the NYU Hospital for Joint Diseases, v. 76, n. 2, p. 100-104, 2018.
[59] MEDTRONIC. Balloon Kyphoplasty. Disponível em: <https://www.medtronic.com/us-en/healthcare-professionals/therapies-procedures/spinal-orthopaedic/balloon-kyphoplasty.html>. Acesso em: 6 nov. 2019.
[60] CLERK-LAMALICE, Olivier et al. ISASS Policy 2018—Vertebral Augmentation: Coverage Indications, Limitations, and/or Medical Necessity. International journal of spine surgery, v. 13, n. 1, p. 1-10, 2019.
[61] EBELING, Peter R. et al. The efficacy and safety of vertebral augmentation: a second ASBMR task force report. Journal of Bone and Mineral Research, v. 34, n. 1, p. 3-21, 2019.
[62] KYRIAKOU, Charalampia et al. The role of cement augmentation with percutaneous vertebroplasty and balloon kyphoplasty for the treatment of vertebral compression fractures in multiple myeloma: a consensus statement from the International Myeloma Working Group (IMWG). Blood cancer journal, v. 9, n. 3, p. 27, 2019.
[63] MARCIA, Stefano et al. What is the role of vertebral augmentation for osteoporotic fractures? A review of the recent literature. Neuroradiology, v. 60, n. 8, p. 777-783, 2018.
[64] ZHANG, Dapeng et al. Clinical study and clinical significance of cement distribution after vertebral augmentation. Chinese Journal of Trauma, v. 34, n. 2, p. 130-137, 2018.
[65] CHANDRA, Ronil V. et al. Vertebral Augmentation: Vertebroplasty and Kyphoplasty. In: Advanced Procedures for Pain Management. Springer, Cham, 2018. p. 77-90.
OBS: Essa postagem é meramente educativa e informativa. Não há interesse de promover nenhuma marca de produto ou empresa. Caso sinta que o direito de imagem foi desrespeitado, por favor nos informe e o problema será rapidamente resolvido


























 O Dr. Marcos Emilio Kuschnaroff Contreras é formado em medicina pela Universidade de Mogi das Cruzes em (1987). Residente na área de ortopedia na Fundação Ítalo Brasileira do Hospital Umberto I (1990). Fez especialização em Cirurgia do Quadril Adulto e Infantil na Fundação Ítalo Brasileira do Hospital Umberto I (1991), Mestrado em Ciências do Movimento Humano – Biomecânica , Udesc/Cefid (2004), Mestre em Alto Rendimento Esportivo – Universidade Pablo de Olavide-Espanha (2008). O Dr. Contreras é Membro Titular da Sociedade Brasileira de Ortopedia e Traumatologia, Membro Titular da Sociedade Brasileira de Quadril, Membro da The Hip Preservation Society (ISHA), Ex-Chefe do Serviço de Ortopedia e Traumatologia do Hospital Governador Celso Ramos- Florianópolis – SC e Ex-Chefe do Grupo de Quadril do Serviço de Ortopedia e Traumatologia do Hospital Governador Celso Ramos- Florianópolis – SC
O Dr. Marcos Emilio Kuschnaroff Contreras é formado em medicina pela Universidade de Mogi das Cruzes em (1987). Residente na área de ortopedia na Fundação Ítalo Brasileira do Hospital Umberto I (1990). Fez especialização em Cirurgia do Quadril Adulto e Infantil na Fundação Ítalo Brasileira do Hospital Umberto I (1991), Mestrado em Ciências do Movimento Humano – Biomecânica , Udesc/Cefid (2004), Mestre em Alto Rendimento Esportivo – Universidade Pablo de Olavide-Espanha (2008). O Dr. Contreras é Membro Titular da Sociedade Brasileira de Ortopedia e Traumatologia, Membro Titular da Sociedade Brasileira de Quadril, Membro da The Hip Preservation Society (ISHA), Ex-Chefe do Serviço de Ortopedia e Traumatologia do Hospital Governador Celso Ramos- Florianópolis – SC e Ex-Chefe do Grupo de Quadril do Serviço de Ortopedia e Traumatologia do Hospital Governador Celso Ramos- Florianópolis – SC

























 O Prof. Dr. Eng. Carlos Rodrigo de Mello Roesler é professor do Departamento de Engenharia Mecânica da Universidade Federal de Santa Catarina (UFSC) possui Graduação em Engenharia Mecânica pela Universidade Federal do Rio Grande do Sul – UFRGS (1999), Mestrado em Engenharia Mecânica pela UFRGS (2001) e Doutorado em Engenharia Mecânica pela UFSC (2006). É fundador e atual Coordenador do Laboratório de Engenharia BioMecânica do Hospital Universitário da UFSC (LEBm/HU-UFSC), Laboratório Designado Oficial pela ANVISA, acreditado pelo INMETRO, participante da Rede de Serviços Tecnológicos para Produtos para a Saúde do SIBRATEC (PRODSAUDE- SIBRATEC/ MCTI), participante da Rede Multicênctrica de Avaliação de Implantes Ortopédicos – Ministério da Saúde (REMATO/MS), participante do Instituto Nacional de Ciência e Tecnologia / Medicina Assistida por Computação Científica (INCT-MACC_ CNPq/MCTI) e participante da REBRATS- Rede Brasileira de Avaliação de Tecnologias em Saúde. É o atual Convener do WG1 do Comitê Técnico ISO/TC 150/SC 5 – Implants for Surgery – Osteosynthesis and Spinal Devices, Coordenador da Comissão de Estudos da ABNT – CE26:070.05 Implantes para Osteossíntese e Coluna / Comitê Brasileiro Odonto-médico-Hospitalar (ABNT/CB26), membro do Comitê Gestor da Rede Brasileira de Avaliação de Tecnologias em Saúde – REBRATS, e membro titular da Camara Técnica de Saúde da Federação das Indústrias de Santa Catarina.
O Prof. Dr. Eng. Carlos Rodrigo de Mello Roesler é professor do Departamento de Engenharia Mecânica da Universidade Federal de Santa Catarina (UFSC) possui Graduação em Engenharia Mecânica pela Universidade Federal do Rio Grande do Sul – UFRGS (1999), Mestrado em Engenharia Mecânica pela UFRGS (2001) e Doutorado em Engenharia Mecânica pela UFSC (2006). É fundador e atual Coordenador do Laboratório de Engenharia BioMecânica do Hospital Universitário da UFSC (LEBm/HU-UFSC), Laboratório Designado Oficial pela ANVISA, acreditado pelo INMETRO, participante da Rede de Serviços Tecnológicos para Produtos para a Saúde do SIBRATEC (PRODSAUDE- SIBRATEC/ MCTI), participante da Rede Multicênctrica de Avaliação de Implantes Ortopédicos – Ministério da Saúde (REMATO/MS), participante do Instituto Nacional de Ciência e Tecnologia / Medicina Assistida por Computação Científica (INCT-MACC_ CNPq/MCTI) e participante da REBRATS- Rede Brasileira de Avaliação de Tecnologias em Saúde. É o atual Convener do WG1 do Comitê Técnico ISO/TC 150/SC 5 – Implants for Surgery – Osteosynthesis and Spinal Devices, Coordenador da Comissão de Estudos da ABNT – CE26:070.05 Implantes para Osteossíntese e Coluna / Comitê Brasileiro Odonto-médico-Hospitalar (ABNT/CB26), membro do Comitê Gestor da Rede Brasileira de Avaliação de Tecnologias em Saúde – REBRATS, e membro titular da Camara Técnica de Saúde da Federação das Indústrias de Santa Catarina.
